Je me permets donc de publier à nouveau un billet qui résume une partie des résultats obtenus durant mon postdoctorat. Ainsi, vous comprendrez un peu mieux pourquoi je discuterai plus souvent de sujets reliés au cerveau dans les billets à venir...
Abonnez-vous à notre infolettre!
Pour ne rien rater de l'actualité scientifique et tout savoir sur nos efforts pour lutter contre les fausses nouvelles et la désinformation!
Dans les situations cliniques telles que lors d’une anesthésie générale, une diminution de la pression artérielle peut se produire à la suite d’une diminution du débit cardiaque, de la résistance à l’écoulement du sang dans les vaisseaux sanguins, ou les deux. Les preuves scientifiques suggèrent que sous une pression artérielle moyenne de ~ 60 mmHg, l’autorégulation dans les lits vasculaires cérébraux est affectée. Par conséquent, le débit sanguin dans le cerveau devient passif et il diminue avec une réduction supplémentaire de la pression artérielle.
Puisque la présence d’une hypotension artérielle a le potentiel de diminuer la perfusion des organes vitaux tels que le cerveau, il est pertinent sur le plan clinique de rétablir la pression artérielle à un niveau où l’autorégulation cérébrale est active en vue de garantir une pression de perfusion cérébrale. Toutefois, les moyens par lesquels la pression artérielle augmente sont importants. Par exemple, si une vasoconstriction (diminution du rayon des vaisseaux sanguins) périphérique est le moyen par lequel la pression artérielle est augmentée, cette approche ne sera pas nécessairement associée à une augmentation parallèle du débit sanguin vers les organes vitaux comme le cerveau (la pression artérielle ne représente pas toujours la circulation sanguine, qui est la variable qui doit être influencée de manière à rétablir la distribution d’oxygène aux différents organes). En fonction de leur cible spécifique, certains “agents vasopresseurs” (médicament qui augmente la pression artérielle) vont influencer exclusivement la résistance vasculaire (comme la phényléphrine), d’autres auront une influence prédominante sur la résistance vasculaire avec un impact mineur sur la fréquence cardiaque et/ou une influence sur la contractilité du cœur (comme la norépinéphrine) tandis que d’autres agents auront ces deux propriétés (comme l’éphédrine).
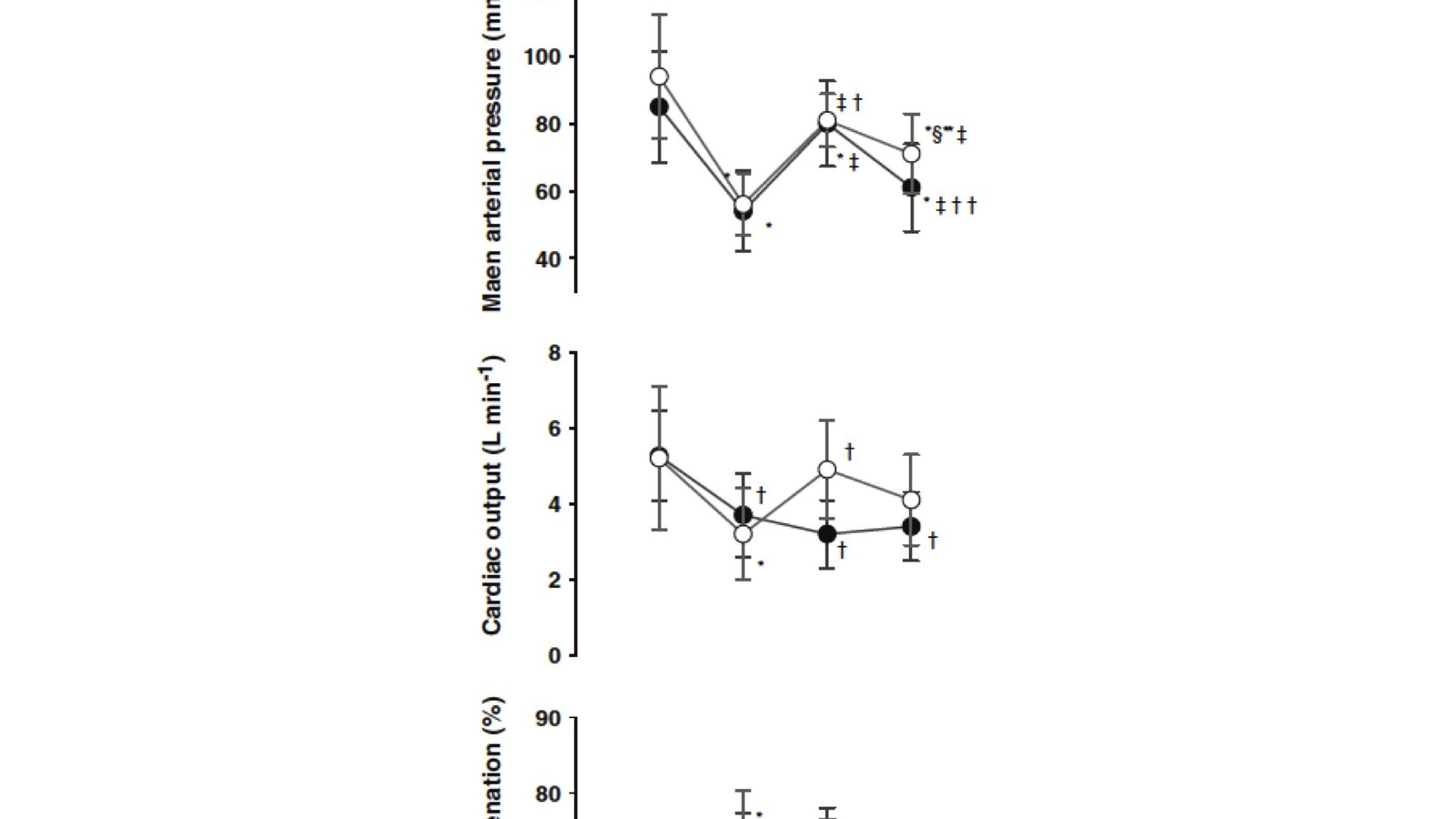
Avant le début de mon stage postdoctoral, la littérature scientifique existante suggérait que l’augmentation de la pression artérielle par l’utilisation de vasopresseurs (phényléphrine et noradrénaline) n’était pas associée à une diminution du débit sanguin cérébral/oxygénation cérébrale. Cependant, intrigués par une observation clinique où l’oxygénation du lobe frontal (partie avant du cerveau), a diminué chez un de nos sujets après un bolus de phényléphrine, nous avons décidé de documenter cette observation clinique en regardant les changements d’oxygénation du lobe frontal en réponse à une élévation de la pression artérielle moyenne par l’utilisation de la phényléphrine chez des patients ayant subi une chirurgie élective ayant subi une hypotension artérielle induite par l’anesthésie générale. Par la suite, nous avons décidé d’utiliser l’éphédrine, plutôt que la phényléphrine, pour corriger l’hypotension artérielle induite par l’anesthésie. Les principaux résultats sont présentés dans la Figure 1 (cliquer sur l'image pour voir défiler les Figures 1 à 3).
La phényléphrine et l’éphédrine ont augmenté la pression artérielle moyenne de manière similaire (“mean arterial pressure” dans la Figure 1). Cependant, nous avons observé une réduction de 14% de l’oxygénation du lobe frontal après l’administration de phényléphrine. D’autre part, l’oxygénation du lobe frontal a été maintenue après l’administration de l’éphédrine. Ces résultats suggèrent que tandis que les vasopresseurs sont administrés pour augmenter ou maintenir le débit sanguin cérébral et l’oxygénation cérébrale, les médicaments qui augmentent la pression artérielle par l’intermédiaire d’une vasoconstriction des vaisseaux sanguins peut conduire à une réduction de l’oxygénation cérébrale. En outre, le débit cardiaque pourrait être une variable importante à manipuler pour augmenter la pression artérielle sachant que l’oxygénation du lobe frontal semble être maintenue avec l’administration de l’éphédrine.
Par la suite, nous avons décidé de tester, en laboratoire, l’influence de la phényléphrine et de la noradrénaline sur la vitesse du débit sanguin cérébral et de l’oxygénation cérébrale chez de jeunes sujets sains ayant une pression artérielle normale. Dans la première étude, les jeunes sujets sains ont reçu une dose de solution saline (solution contrôle) et trois doses de noradrénaline (0,05, 0,1 et 0,15 mg kg-1 min-1 pendant 20 min séparées par 5 minutes entre chaque perfusion de médicament). La pression artérielle moyenne (PAM), l’oxygénation cérébrale caractérisée par l’oxygénation du lobe frontal (ScO2) et la saturation en oxygène du sang provenant de la veine jugulaire interne (SjvO2), et la vitesse du débit sanguin dans l’artère cérébrale moyenne (MCAVmean), la fréquence cardiaque, le débit cardiaque et la pression partielle en dioxyde de carbone ont été mesurés au cours de la période contrôle (où la solution saline était administrée) et durant l’administration des trois doses de noradrénaline. La Figure 2 présente les principaux résultats.
La perfusion de noradrénaline a augmenté la pression artérielle moyenne par vasoconstriction des vaisseaux sanguins en périphérie. Elle a cependant réduit l’oxygénation cérébrale, caractérisée par une diminution à la fois de l’oxygénation du lobe frontal et de la saturation en oxygène du sang provenant de la veine jugulaire interne.
Une autre étude réalisée chez des sujets sains a été effectuée afin de supporter nos premières observations quant à l’influence de la phényléphrine sur l’oxygénation cérébrale. Les sujets ont reçu une injection intraveineuse de solution saline et trois doses de phényléphrine (0,1, 0,25 et 0,4 mg), séparées par 20 minutes, et les variables décrites pour l’étude de la norépinéphrine (voir Figure 3) ont été mesurées. La pression artérielle moyenne a augmenté de ~ 20% avec l’augmentation des doses de phényléphrine alors que le débit cardiaque (CO) a diminué. Puis, l’oxygénation du lobe frontal (ScO2) a diminué de 7% avec la dose maximale de phényléphrine (Figure 3).
Ainsi, l’élévation de la pression artérielle par une augmentation de la vasoconstriction des vaisseaux sanguins en périphérie est associée à une réduction de l’oxygénation cérébrale chez les sujets sains et les patients subissant une chirurgie élective. Cela pourrait s’expliquer en partie par une diminution du débit cardiaque. Des recherches complémentaires sont nécessaires afin de supporter ces résultats qui pourraient éventuellement influencer l’utilisation de ces agents vasopresseurs dans les salles d’opération.
Bon, assez pour le moment...prenez le temps de digérer tout ça!
Ce texte (à quelques mots près) a d'abord été publié sur le site Le Physiologiste