Entre la minorité bruyante qui prétend faussement que « la Covid-19 n’est pas pire qu’une grippe » et la majorité qui s’inquiète de la portée finale qu’aura cette pandémie, il y a malgré tout un point d’entente : il est très difficile de déterminer le pourcentage exact de décès qu’entraîne cette maladie. Cela a contribué à entretenir une confusion dans le public. Le Détecteur de rumeurs explique pourquoi il est si difficile d’avoir l’heure juste.
Cet article fait partie de la rubrique du Détecteur de rumeurs, cliquez ici pour les autres textes.
Abonnez-vous à notre infolettre!
Pour ne rien rater de l'actualité scientifique et tout savoir sur nos efforts pour lutter contre les fausses nouvelles et la désinformation!
Pour simplifier, on parle parfois de taux de mortalité. Ce terme renvoie à un autre concept utilisé en démographie, et qui désigne le nombre de décès par rapport à l’ensemble de la population, pour une période donnée. Au Québec par exemple, le taux de mortalité, toutes causes confondues, était de 8 personnes sur 1000 en 2019. On peut aussi parler du taux de mortalité lié aux accidents d’auto, aux crises cardiaques, etc.
Mais lorsqu’il s’agit de mesurer le nombre de personnes qui meurent par rapport à celles qui ont attrapé une maladie, on parle plutôt de taux de létalité (fatality rate, en anglais).
1. Difficile de comptabiliser les cas
Au début de la pandémie, ça semblait pourtant simple : il suffisait de diviser le nombre de victimes par le nombre de personnes infectées.
C’est ce qu’avait fait l’Organisation mondiale de la santé (OMS) le 3 mars, lorsqu’elle avait indiqué en point de presse que, « à l’échelle mondiale, environ 3,4 % des personnes atteintes de la Covid-19 dont le cas a été notifié sont décédées ». Ce chiffre a fait sursauter plusieurs spécialistes. Car ce chiffre se basait en fait sur le nombre de décès par rapport au nombre de cas qui étaient alors connus et confirmés. Or, « connus et confirmés » signifiait qu’on ne calculait pas ceux qui avaient été contaminés et l’ignoraient, soit parce qu’ils n’avaient pas pu être testés, soit parce qu’ils n’avaient pas eu de symptômes.
Rappelons ainsi qu’au Québec, en début de pandémie, on ne testait que les voyageurs ou leurs proches, et par la suite, principalement les travailleurs de la santé.
Ce taux a donc évolué dans le temps, au fur et à mesure que la capacité de dépistage des pays augmentait.
De plus, les pays ne calculent pas les cas de la même façon, et les stratégies pour chaque pays ont évolué dans le temps. Certains ne considèrent que les cas testés positifs en laboratoire (comme la France ou la Chine en début de pandémie), d’autres y ajoutent les cas cliniquement confirmés (selon les symptômes ou sur la base d’une radiographie des poumons), et d’autres incluent les cas confirmés par lien épidémiologique : par exemple, si quelqu’un a été déclaré positif et que d’autres membres de la maisonnée tombent malades, on considérera que tous ces gens ont attrapé le virus. Le Québec a lui-même changé sa stratégie en mars pour ajouter au total les cas probables aux cas confirmés.
C’est la principale raison pour laquelle les taux de létalité varient beaucoup d’un pays à l’autre et même d’une région à l’autre. Mais il existe d’autres facteurs : une population dont la moyenne d’âge est plus élevée, ou plus pauvre, ou une absence de programme d’assurance-maladie…
Les chercheurs travaillent présentement à établir le « taux de létalité d’infection » (infection fatality rate ou IFR), un chiffre plus difficile à obtenir parce qu’il inclut ces patients « invisibles », dont la proportion reste encore inconnue. Un article de vulgarisation de la revue Nature expliquait récemment que le calcul IFR de la COVID-19 était particulièrement délicat, étant donné le nombre élevé de personnes avec des symptômes légers ou asymptomatiques qui passent sous le radar. Il faudra attendre plusieurs mois, voire la fin de la pandémie, avant d’obtenir un calcul qui fasse l’unanimité.
2. Difficile de comptabiliser les morts
Autre difficulté : les pays (ou même les régions, comme aux États-Unis) ne calculent pas tous les morts liés à la Covid de la même façon. En plusieurs endroits (comme en Italie, en Suède ou en Angleterre), les chiffres excluent les gens décédés ailleurs qu’à l’hôpital ou qui n’ont pas de résultats de laboratoire confirmés. L’établissement de la cause du décès peut finalement prendre plusieurs jours, créant des retards dans les données officielles.
3. Attendre que la poussière retombe
Plusieurs études pointent maintenant vers un taux de létalité de 0,5 à 1 % (et semblent en ce moment converger vers 0,6 %), c’est-à-dire que sur 1000 personnes atteintes de la COVID, 5 à 10 en mourront. Il peut être plus élevé pour certains groupes d’âge, ou varier selon les conditions socioéconomiques, de santé, ou d’accès aux soins.
En comparaison, le taux de létalité de la grippe espagnole était de 2,5 %. Celui de la grippe saisonnière est traditionnellement estimé à 0,1 %, mais le réel pourcentage pourrait être moins élevé puisque, comme pour le coronavirus, plusieurs personnes atteintes d’une grippe n’ont jamais été hospitalisées ou testées.
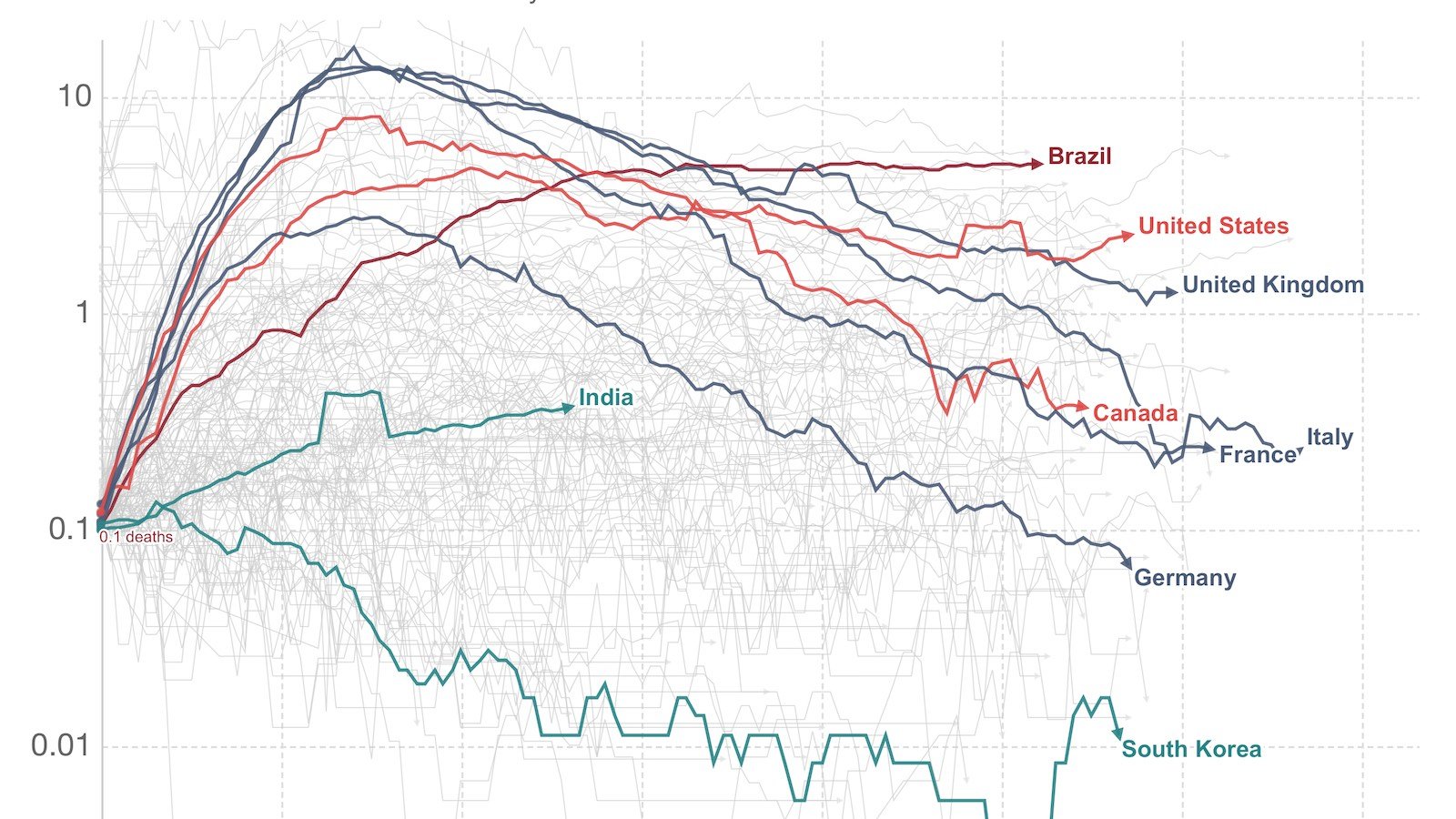
Il faudra attendre que la poussière retombe —c’est-à-dire la fin de la pandémie, la compilation des chiffres et leur vérification— pour connaître la véritable létalité de ce virus. Un coup d’œil sur les décès excédentaires (le calcul du nombre de morts pour des périodes comparables) donne par contre une bonne idée des effets de la pandémie pendant les premiers mois de 2020, par rapport aux premiers mois des années précédentes.