L’annonce récente d’un vaccin contre la malaria a beau être porteuse d’immenses espoirs face à une maladie qui déjoue les chercheurs depuis des décennies, elle n’en est pas moins accompagnée de trois importants bémols, résume le Détecteur de rumeurs.
Cet article fait partie de la rubrique du Détecteur de rumeurs, cliquez ici pour les autres textes.
Contexte
Abonnez-vous à notre infolettre!
Pour ne rien rater de l'actualité scientifique et tout savoir sur nos efforts pour lutter contre les fausses nouvelles et la désinformation!
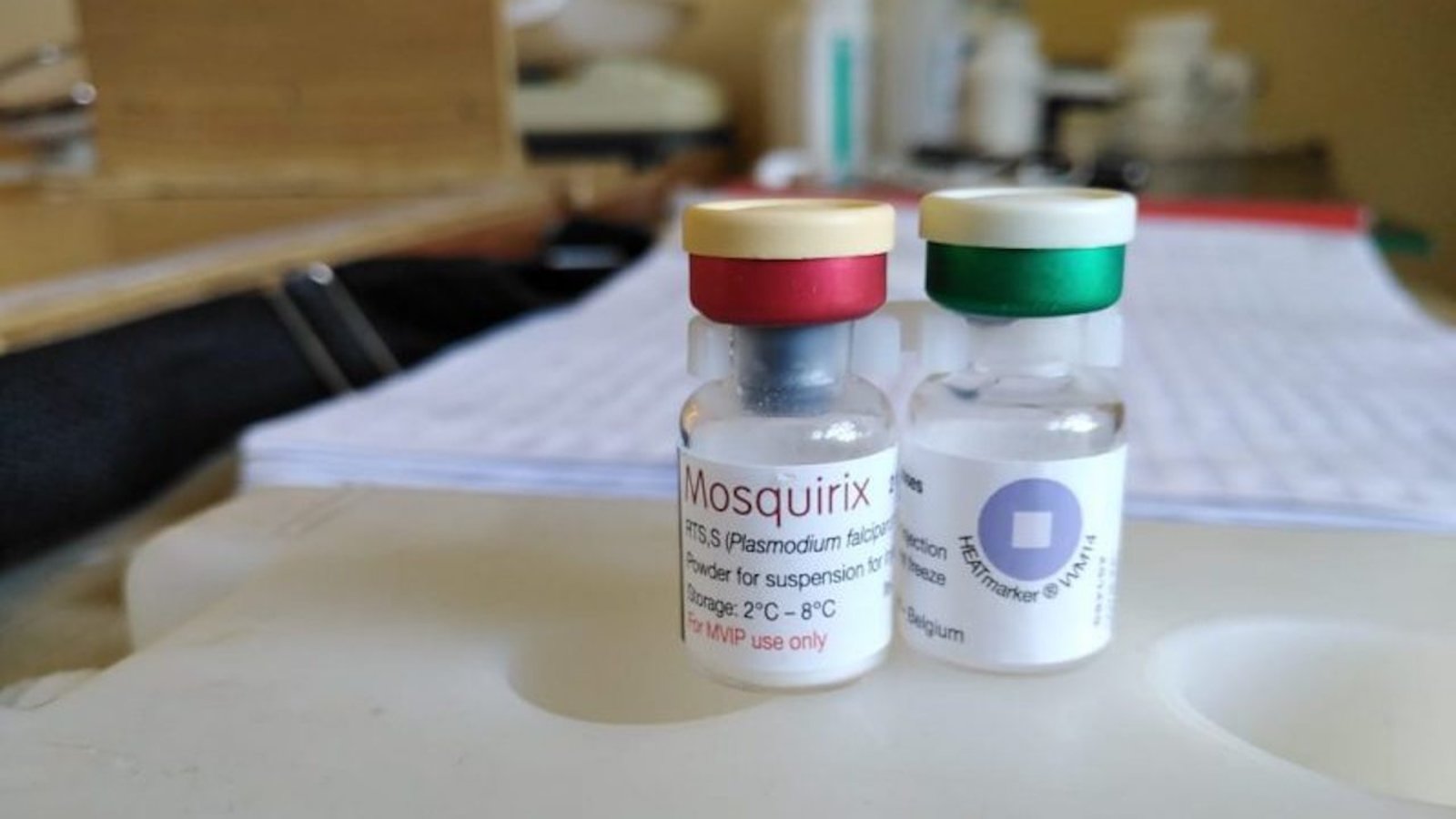
Il y a maintenant plus d’un siècle que sont connus les parasites de la famille Plasmodium, responsables de la malaria, et qui sont transmis aux humains par une piqûre de moustique. Avec le soutien officiel de l’Organisation mondiale de la santé (OMS) annoncé le 6 octobre, c’est la première fois qu’une campagne de vaccination à grande échelle est autorisée pour prévenir cette maladie.
Et il a fallu du temps: les premiers tests du vaccin « RTS,S » (ou Mosquirix) remontent à 1987 et on peut trouver depuis au moins 2008 des articles annonçant « le commencement de la fin » de la malaria. À différentes étapes, des obstacles se sont présentés: par exemple, le parasite change de forme dans notre corps, ce qui rend plus difficile, pour nos défenses immunitaires, de le reconnaître. Le premier rapport concluant à un taux d’efficacité de 30 à 40% remonte à 2015, basé sur un suivi de 15 000 enfants vaccinés entre 2009 et 2011. Sur la base de ces résultats, cette année-là, l’OMS avait autorisé des projets pilotes dans trois pays (Malawi, Kenya, Ghana).
Premier bémol: les coûts
Selon un modèle publié en 2020 dans la revue PLoS Medicine, le vaccin pourrait empêcher jusqu’à 23 000 décès d’enfants par année.
Mais ce serait là le scénario idéal, c’est-à-dire celui où les quatre doses prévues seraient administrées à tous les enfants de moins de cinq ans, dans les 10 pays africains présentant l’incidence la plus élevée de malaria. Or, selon une estimation publiée en septembre, il en coûterait 325 millions$ par année (à raison de 5$ par dose). Une somme hors de la portée de certains de ces pays.
Surtout, cette estimation de 23 000 vies sauvées ne représente elle-même qu’une fraction des 400 à 500 000 décès par année causés par la malaria en 2018 et 2019 (dont les deux tiers ont moins de 5 ans), selon les chiffres de l’OMS.
Deuxième bémol: l’efficacité
La raison de cet écart: le vaccin n’a qu’une efficacité de 30%, pendant quatre ans, face aux cas graves nécessitant une hospitalisation. C’est un taux d’efficacité élevé par rapport aux nombreux vaccins testés et abandonnée au fil des décennies, mais c’est mince si on compare à l’efficacité des vaccins utilisés contre les maladies infantiles, comme la rougeole. Et à l’heure qu’il est, personne ne peut dire si les jeunes enfants vaccinés entre 2009 et 2011 auront toujours cette immunité à l’âge adulte.
« Je ne pense pas qu’un taux d’efficacité vaccinal de 30% serait acceptable pour les Américains » réagissait la semaine dernière dans la revue Nature l’expert en malaria Badara Cisse, de l’Institut de recherche en santé de Dakar, au Sénégal.
Les médecins et chercheurs qui, pratiquement depuis le début des projets pilotes, ont fait part de leurs réserves, rappellent que les programmes déjà existants —depuis la distribution de moustiquaires jusqu’aux médicaments en passant par l’épandage d’insecticides— ont souffert d’un manque chronique d’aide financière. Ces médecins et chercheurs craignent de plus de voir ces fonds déjà insuffisants être transférés vers la distribution de ce nouveau vaccin, en dépit du fait que ces programmes ont fait la preuve de leur efficacité pour réduire la prévalence de la malaria.
Serait-il possible de rehausser l’efficacité du vaccin en ne ciblant que les régions les plus touchées de ces pays, juste avant la saison des pluies? Un essai clinique publié cette année a testé cette stratégie, mais il a été fait en conjonction avec l’administration de médicaments anti-malaria, ce qui rend impossible d’évaluer quelle part du succès on doit au vaccin.
Troisième bémol: une maladie africaine
Historiquement, un autre obstacle au développement de ce vaccin —et qui pourrait continuer de lui nuire, si le vent ne tourne pas— a été le fait qu’il s’agit d’une maladie qui sévit presque exclusivement dans les pays pauvres. Le développement du Mosquirix représenterait, selon les différentes estimations publiées ces derniers jours, une facture de 750 millions$ depuis 1987, assumée en majeure partie par la Fondation Bill & Melinda Gates et par la compagnie GlaxoSmithKline.
En comparaison, le développement des vaccins contre la COVID a bénéficié d’au moins 10 milliards$ en fonds publics —États-Unis et Union européenne combinés— en moins de 10 mois. C’est sans compter l’achat des milliards de doses.
Photo: Odede Community Health Centre Kenya / Global Voices