Urgence neurologique : une jeune femme de 33 ans, Rachelle, a perdu subitement la vue d’un œil.Ses antécédents médicaux montrent quelques épisodes de fatigue intense, des problèmes d’équilibre et des fourmillements passagers dans les mains. Les images de l’IRM* sont sans équivoque : des « taches » anormales de différentes intensités, signe que le cerveau a subi des lésions localisées à différents endroits à des moments distincts. Le dépistage d’autres maladies potentielles n’ayant rien décelé, un seul diagnostic reste possible : la sclérose en plaques.
Ce récit fictif raconté par un neurologue de garde est représentatif de la majorité des débuts de sclérose en plaques [1]. Cette maladie, dont la cause n’est toujours pas connue, se traduit par des symptômes aussi variés que le nombre de fonctions du système nerveux central* humain, tels que des déficits à la marche, des tremblements ou des difficultés à parler.
Provenant de cellules mères appelées « cellules progénitrices d’oligodendrocytes » (OPC)* , les oligodendrocytes se caractérisent par leurs « longs bras » (voir la figure 1). Ces prolongations s’étendent et s’accrochent aux axones neuronaux avoisinants, ce qui permet la mise en place d’un maillage de soutien robuste. Cette configuration maintient la structure des cellules les unes par rapport aux autres. Véritables charpentiers, les oligodendrocytes sont les seules cellules capables de fabriquer de la myéline* autour des axones neuronaux dans le système nerveux central. Ces gaines de myéline, sur le même principe que le caoutchouc des fils électriques, favorisent la propagation rapide des signaux électriques. Grâce à elles, les neurones peuvent s’envoyer des signaux électriques et communiquer efficacement [2].
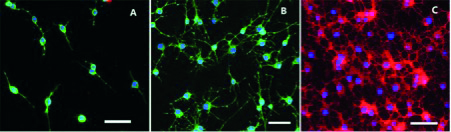
OPC et oligodendrocytes visualisés par imagerie à fluorescence. Source : Fan, C.et al.(2014). Effect of type-2 astrocytes on the viability of dorsal root ganglion neurons and length of neuronal processes. Neural Regeneration Research, 9,121. doi : 10.4103/1673-5374.125339 Copyright : © Neural Regeneration Research
Les trois images de la figure 1 montrent, de gauche à droite (A à C), la transition de OPC (A et B, vert) à oligodendrocytes (C, rouge) chez le rat, ainsi que leurs noyaux (bleu). Ces images mettent en évidence qu’au fil de cette transformation, les oligodendrocytes gagnent de plus en plus de prolongations, formant une véritable matrice de soutien, telle une toile d’araignée [3]. La barre blanche représente 50 μm.
La guerre des cellules
Dans la sclérose en plaques, des cellules immunitaires activées de manière aberrante envahissent le cerveau et la moelle épinière pour s’attaquer à la myéline et aux oligodendrocytes. Cette dégradation de myéline et l’arrêt de sa production aboutissent à la perte de communication neuronale, mais aussi à la dégénérescence des neurones et de leurs axones [4]. Cette destruction cellulaire et myélinique dans une zone délimitée du système nerveux central laisse des lésions apparentes, appelées « plaques ». Dans le récit précédemment évoqué, le neurologue a observé ces plaques sur les images d’IRM. Elles peuvent se trouver à n’importe quel endroit du système nerveux central, ce qui explique la variété de symptômes qu’elles peuvent induire : perte de vue, paralysie, perte de sensations, etc. Les premiers symptômes apparaissent généralement entre 20 et 40 ans, années censées être les plus productives de la vie et durant lesquelles la vie de famille débute. Les handicaps liés à la sclérose en plaques laisseraient près de 80 % des patients sans emploi au Canada. En raison de la nécessité d’un suivi à vie et des traitements dispendieux, le coût associé au soin des patients atteints de sclérose en plaques est de 5 à 10 fois plus élevé que celui des sujets sans cette maladie âgés de 25 à 65 ans [5].
La protection des cellules nerveuses
Les traitements actuels de la sclérose en plaques inhibent les cellules immunitaires ou empêchent leur passage dans le système nerveux central. Cependant, bloquer le système immunitaire ne freine pas la progression de la maladie et peut entraîner des effets secondaires tels que des symptômes gastro-intestinaux, des anomalies du système immunitaire ou un risque d’infection grave du système nerveux central [6].
De nombreuses équipes de recherche à travers le monde se sont intéressées aux oligodendrocytes et aux OPC. En effet, les OPC représentent de 2 à 9 % des cellules du cerveau adulte, constituant une réserve potentielle de nouveaux oligodendrocytes. À la suite d’une perte d’oligodendrocytes, les OPC permettent ainsi de reformer la gaine de myéline détruite : ce phénomène s’appelle « la remyélinisation [7] ». Pour les patients atteints de sclérose en plaques, bien que les OPC soient toujours présentes dans leur système nerveux central, la remyélinisation est altérée à cause de l’environnement hostile des plaques et des dégâts causés par les cellules immunitaires.
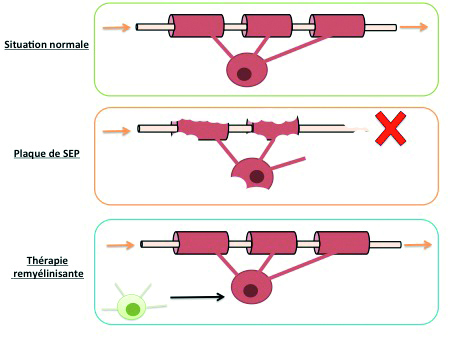
Des chercheurs ont alors eu l’idée de contrer cet environnement hostile pour permettre aux OPC de générer de nouveaux oligodendrocytes. Différentes stratégies ont été tentées, dont la stimulation de la différenciation des OPC et le blocage des inhibiteurs présents dans la zone lésée. Dans le cadre d’une déforestation due à des insectes, ces stratégies correspondraient à planter des graines pour faire pousser de nouveaux arbres et à rendre le terrain favorable à leur développement. Si les OPC reçoivent de l’aide pour devenir des oligodendrocytes, ceux détruits par le système immunitaire seront alors remplacés. Ces traitements sont appelés des « thérapies remyélinisantes », car ils permettent la reformation de myéline qui, elle, est de nouveau en mesure d’assurer la communication entre les neurones (voir la figure 2). Actuellement en essais cliniques, de nombreux médicaments pourraient empêcher une dégradation neuro-axonale irrémédiable chez les patients atteints de sclérose en plaques [8].
En situation normale (A dans la figure 2), les oligodendrocytes (en rouge dans la figure 2) se servent de leurs prolongements pour s’enrouler autour des axones (en beige) et produire ainsi la gaine de myéline. Grâce à cette gaine, le message nerveux se propage de manière efficace et le bon fonctionnement du corps humain est assuré. Dans une plaque de sclérose en plaques (B), la gaine de myéline, les oligodendrocytes et les axones sont endommagés par les cellules immunitaires. Cette situation empêche la transmission du message nerveux et donc le bon fonctionnement de certains neurones, ce qui crée un déficit moteur, sensoriel ou autre, selon lesquels sont touchés. Dans la thérapie remyélinisante, les OPC (C, en vert) sont stimulées pour pouvoir se transformer en oligodendrocytes neufs et ainsi rétablir la communication entre les neurones.
Grâce à ce nouveau type de thérapie, des patients comme Rachelle pourraient retrouver les communications nerveuses perdues et espérer éviter une dégradation de leurs fonctions nerveuses au fil du temps. Une fois les essais cliniques terminés, les médicaments ayant montré leur efficacité pourraient être prescrits en combinaison avec les thérapies actuelles.
— Hélène Jamann, étudiante au programme de doctorat en neurosciences à l'Université de Montréal